Vielfalt der Verhütung
Seit vielen Jahrhunderten versuchen sich Frauen gegen eine ungewollte Schwangerschaft zu schützen. Heute steht eine ganze Reihe an modernen Methoden zur Empfängnisverhütung zur Verfügung. Eine Auswahl:
Unfruchtbar auf Zeit
Viele Frauen bevorzugen eine der vielen hormonellen Verhütungsmethoden. Kein Wunder, denn die synthetischen Hormone bieten einen hohen Empfängnisschutz.
Folgende Hormonpräparate stehen zur Auswahl:
- Mikropille, „Pillen ohne Östrogen“ (z.B. moderne Minipille)
- Verhütungspflaster zum Aufkleben auf die Haut
- Vaginalring zum Einführen in die Scheide
- Hormonspirale
- Hormonimplantat, das unter der Haut sitzt
- Hormonspritze
Hormonelle Verhütungsmittel sind verschreibungspflichtig – aus gutem Grund. Denn nur in einem ausführlichen Gespräch mit dem Frauenarzt lässt sich genau klären, welches Präparat für die jeweilige Patientin am besten geeignet ist. Auch über die richtige Einnahme, die den hohen Empfängnisschutz ermöglicht, sollte sich jede Frau genau informieren (Arzt, Apotheke, Packungsbeilage).
Für alle Anwenderinnen ist es wichtig, regelmäßig zur Kontrolluntersuchung zu gehen. Dabei ist es wichtg den Frauenarzt oder die Frauenärztin auch über Nebenwirkungen zu informieren beziehungsweise über eventuelle Medikamente, die von anderen Ärzten in letzter Zeit verschrieben wurden.
Weitere Informationen finden Sie unter: www.pille-fuer-mich.de
Verlässlicher Mehrfachschutz
Die so genannte Mikropille (Antibabypille) ist seit Jahrzehnten weit verbreitet. Die Anwenderinnen schätzen die unkomplizierte Einnahme der kleinen Tabletten und die hohe Sicherheit.
Die Mikropille enthält zwei Sorten von künstlich hergestellten Hormonen – ein Östrogen und ein Gestagen. Sie wirkt in mehrfacher Hinsicht verhütend:
- Die Reifung der Eizellen bleibt aus, somit wird der Eisprung unterdrückt.
- Der Schleim rund um den Gebärmutterhals ist durch die Pilleneinnahme so zäh, dass keine Spermien in die Gebärmutter vordringen können.
- Für den unwahrscheinlichen Fall, dass es doch zu einer Befruchtung kommt, verhindern die zugeführten Hormone eine Einnistung der Eizelle in der Gebärmutter. Denn die Gebärmutterschleimhaut ist nicht auf eine Schwangerschaft vorbereitet.
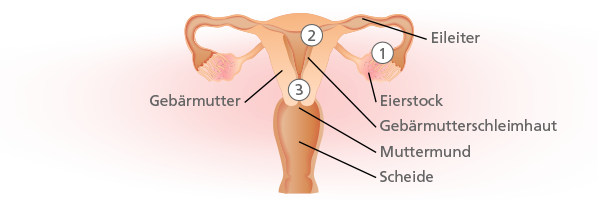
Durch die Einnahme des Verhütungsmedikaments, welches über das Blut im ganzen Körper verteilt wird, kann es unter Umständen zu Nebenwirkungen kommen, die nicht erwünscht sind.
Als durchaus erfreulich empfinden dagegen viele Pillenanwenderinnen die Tatsache, dass sich sozusagen „nebenbei“ Menstruationsbeschwerden (z.B. Regelschmerzen, starke Blutung) lindern lassen und der Zyklus stabil wird.
Aus der Balance geraten
Neben falscher Hygiene können weitere Faktoren dazu beitragen, die natürliche Scheidenflora zu schädigen: Dazu zählen etwa hormonelle Veränderungen während der Schwangerschaft oder ein angeschlagenes Immunsystem (Stress, chronische Erkrankung).
Auch die Einnahme von Antibiotika kann als unerwünschte Nebenwirkung die Schutzfunktion der Scheidenbakterien beeinträchtigen. Denn diese Medikamente setzen nicht nur bestimmte gefährliche Bakterien gezielt außer Gefecht. Sie schwächen auch die nützlichen bakteriellen Mitbewohner des Menschen.
Bestimmte Präparate wie Milchsäure-Vaginalzäpfchen wurden dafür entwickelt, die Scheidenflora gesund zu erhalten beziehungsweise gezielt zu stärken. Sie wirken also in kritischen Situationen vorbeugend und stellen bei manchen Erkrankungen sogar eine gute Therapieergänzung dar.
Weitere Informationen finden Sie unter: www.lactofem.de/ und in unseren Ratgeberbroschüren.
Die häufigste aller Scheideninfektionen
Ist die „Gesundheitspolizei“ der Scheide geschwächt, haben Krankheitserreger ein leichtes Spiel: Nicht nur Pilze und Einzeller, sondern auch „falsche“ Bakterien können sich viel besser ausbreiten und Beschwerden hervorrufen. Nehmen diese Bakterien Überhand, kann es sogar zu einer krankhaften Veränderung des Scheidenmilieus kommen - zu der sogenannten bakteriellen Vaginose.
Durch eine verstärkte Besiedlung mit dem Bakterium Gardnerella vaginalis und anderer Keime verschiebt sich dabei das mikrobiologische Gleichgewicht der Scheide zu Ungunsten der Milchsäurebakterien. Zu den Anzeichen gehören Ausfluss mit ungewöhnlichem Aussehen oder Geruch (fischartig). Seltener kann es auch zu Rötungen, Schwellungen, Juckreiz sowie Brennen beim Wasserlassen kommen.
Treten derartige Symptome auf, ist eine Abklärung durch einen Arzt unbedingt erforderlich. Im Falle einer bakteriellen Vaginose sind Medikamente zur Therapie dringend notwendig. Denn unbehandelt kann sich diese Erkrankung ausbreiten und ernste Folgen haben. Dazu zählen Entzündungen der inneren und äußeren Geschlechtsteile, sowie eine gesteigerte Anfälligkeit für sexuell übertragbare Krankheiten. Das Auftreten der bakteriellen Vaginose in der Schwangerschaft wird z. B. mit einem erhöhten Frühgeburtsrisiko in Verbindung gebracht.
Weitere Informationen finden Sie unter: www.lactofem.de/de/bakterielle-vaginose/ und in unseren Ratgeberbroschüren.
Lästig, häufig, gut behandelbar
Als peinlich und höchst unangenehm empfinden viele Frauen Pilzinfektionen im Intimbereich. Typische Anzeichen dieser so genannten „Mykosen“ sind starker Juckreiz, weißer krümeliger Ausfluss oder Rötungen und Schwellungen im Intimbereich. Auch ein Gefühl des Wundseins oder brennende Schmerzen können auftreten.
Meistens sind Hefepilze namens Candida albicans die Verursacher dieser häufigen Infektion. Sie leben normalerweise unauffällig auf der Haut, auf Schleimhäuten sowie im Darm – und verhalten sich ganz friedlich. Erst wenn sie sich stark vermehren, kommt es zu den unangenehmen Symptomen.
Zur Behandlung stehen spezielle Medikamente gegen Pilze namens Antimykotika zur Verfügung. Dazu gehören spezielle Vaginalcremes sowie Vaginaltabletten. Als Therapieergänzung empfiehlt sich zur schnellen Regeneration nach überstandener Erkrankung ein Milchsäurepräparat, z.B. Milchsäurezäpfchen.
Während der Erkrankung sollte Sex, sofern überhaupt Lust besteht, mit Kondomen als Infektionsschutz stattfinden. Auch eine parallele Behandlung beider Partner ist mitunter sinnvoll: So kann eine gegenseitige Wiederansteckung vermieden werden.
Weitere Informationen finden Sie unter: www.lactofem.de/de/scheidenpilz/ und in unseren Ratgeberbroschüren.

Dieser Text dient der allgemeinen Information und ersetzt keinesfalls einen Arztbesuch. Er darf nicht als Grundlage für die eigenständige Diagnose und Beginn, Änderung oder Beendigung einer Behandlung von Krankheiten verwendet werden. Konsultieren Sie bei gesundheitlichen Fragen oder Beschwerden immer Ihre/n behandelnde/n Ärztin/Arzt.




